OCCHIO SECCO
La superficie dell’occhio è costantemente lubrificata dalle lacrime, che la rivestono con una sottile pellicola nota come “film lacrimale”. Le lacrime sono secrete dalla ghiandola lacrimale, posta in corrispondenza dell’angolo supero-esterno dell’orbita approssimativamente al di sotto del terzo esterno della palpebra superiore. Il film lacrimale è essenziale non solo per la lubrificazione della superficie oculare, ma anche perché fornisce nutrimento alle sue strutture e la difende dalle aggressioni esterne.
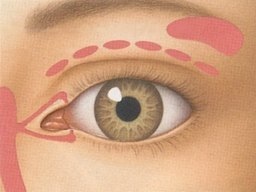
Che tragitto compiono le lacrime?
Le lacrime sono secrete dalla ghiandola lacrimale, localizzata superotemporalmente all’occhio (nel disegno in alto a destra). Le lacrime vengono distribuite sulla superficie oculare con l’ammiccamento ed infine fuoriescono attraverso i puntini lacrimali, posti nella parte mediale della palpebra superiore e di quella inferiore (nel disegno in basso a sinistra).
Il termine occhio secco indica una condizione caratterizzata da una diminuita quantità di lacrime sulla superficie oculare. Tale deficit a sua volta può dipendere o da una ridotta secrezione di lacrime o da un aumento della loro evaporazione.
Quali sono i sintomi?
Oltre ad una sensazione di secchezza, che peraltro non sempre è presente, l’occhio secco può indurre una sensazione di corpo estraneo e/o di bruciore. Una cattiva qualità delle lacrime può essere responsabile anche di temporanei annebbiamenti della vista, che migliorano con l’ammiccamento. Quest’ultimo consente infatti una migliore redistribuzione delle lacrime sulla superficie oculare. I sintomi tendono a peggiorare in condizioni ambientali caratterizzate da scarsa umidità ed in situazioni che tendono a ridurre l’ammiccamento, ovvero la frequenza con cui chiudiamo le palpebre (come, ad esempio, durante la guida oppure davanti alla televisione).
Quali sono le cause?
Nella maggior parte dei casi la produzione di lacrime dipende da fenomeni involutivi che si manifestano più spesso negli anziani. Meno frequentemente il deficit è correlato a malattie autoimmuni, come la sindrome di Sjogren, che colpiscono la ghiandola lacrimale stessa. In tal entrambi i casi la ghiandola lacrimale non secerne una quantità di lacrime adeguata; qualora la secchezza sia secondaria ad una sindrome di Sjogren, viene a mancare anche la cosiddetta lacrimazione riflessa, ovvero la produzione di lacrime in seguito a stimoli dolorosi o emozionali.
Un’altra causa frequente di occhio secco è rappresentata dalla disfunzione delle ghiandole di Meibomio. Queste sono posizionate nelle palpebre immediatamente dietro alle ciglia e producono uno strato oleoso che costituisce la parte superficiale del cosiddetto “film lacrimale”, la pellicola di lacrime che riveste la superficie oculare. Lo scopo della componente lipidica-oleosa consiste nell’impedire l’evaporazione delle lacrime. Quando queste ghiandole non funzionano bene, la terapia tradizionale si basa su impacchi caldi, colliri e pomate.
Come si fa diagnosi di occhio secco?
La sintomatologia è già in grado di indirizzare il medico verso il sospetto di occhio secco. Una maggiore certezza viene fornita da un’attenta analisi del film lacrimale con test quali: la clearance lacrimale della fluoresceina (che include un test di Schirmer modificato) , la colorazione della superficie oculare con il rosa bengala (o il verde di lissamina) e la fluoresceina, la valutazione della stabilità del film lacrimale con il break up time, la valutazione del menisco lacrimale.
Come si tratta l’occhio secco?
Se gli esami mostrano che l’occhio secco è causato principalmente da una ridotta secrezione di lacrime, il primo passo consiste di norma nell’instillazione di lacrime artificiali, colliri appositamente studiati per migliorare la lubrificazione della superficie oculare. La frequenza dell’instillazione può variare da 3 volte al giorno ad una volta all’ora. Se le lacrime artificiali non sono sufficienti, si chiudono i puntini lacrimali. Ciò può essere ottenuto o con l’inserimento di piccoli “tappi” (come nelle immagini sotto) oppure cauterizzando i puntini stessi.
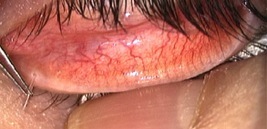
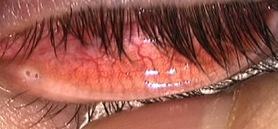
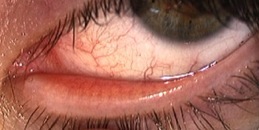
In casi selezionati si utilizza un collirio (“siero autologo”) che ha il vantaggio di contenere sostanze come la vitamina A le quali non sono sono presenti nelle lacrime artificiali, ma fanno parte delle lacrime fisiologicamente prodotte.
Poiché spesso il quadro di secchezza si accompagna ad un’infiammazione della superficie oculare, in casi selezionati può essere utile anche l’instillazione di colliri cortisonici per periodi limitati di tempo. Per lo stesso motivo è stato introdotto sul mercato statunitense anche un collirio a base di ciclosporina, un farmaco immunosoppressore.
Per i pazienti affetti da disfunzione delle ghiandole di Meibomio la terapia è differente. Di norma si applicano impacchi caldi, che servono a liquefare il secreto delle ghiandole di Meibomio ed a favorirne la fuoriuscita dai dotti delle ghiandole stesse. Si prescrivono colliri antiinfiammatori e lubrificanti ed antibiotici (tetracicline) che hanno la capacità di favorire la liquefazione del contenuto delle ghiandole di Meibomio. Un metodo innovativo è rappresentato dall’applicazione di luce pulsata. Il trattamento dell’occhio secco con luce pulsata è nato dopo l’osservazione che pazienti trattati con tale tecnica per patologie dermatologiche (acne rosacea) avevano riportato un miglioramento dei sintomi da occhio secco. Esso consiste in una serie di flash luminosi applicata sulle palpebre. Il meccanismo con cui questi flash agiscono è di natura termica: l’energia termica viene assorbita dall’emoglobina, creando un aumento della temperatura che è in grado di distruggere piccoli vasi anomali dilatati (teleangectasie); ne deriva un ridotto apporto di mediatori infiammatori alle ghiandole di Meibomio. L’aumento di calore è inoltre in grado di liquefare il secreto delle ghiandole di Meibomio.
Il trattamento con luce pulsata si è dimostrato efficace nel trattare la secchezza oculare nel 90% dei casi di disfunzione delle ghiandole di Meibomio, con effetti che durano oltre un anno nel 60% dei pazienti. Il trattamento è indolore, dura pochi minuti e deve essere ripetuto 3 volte nell’arco delle prime sei settimane. I benefici nella maggior parte dei casi vengono avvertiti a partire dalla seconda applicazione.

Collaborazioni
Da numerosi anni i medici dello Studio Oculistico d’Azeglio collaborano con il Dott. Tseng, direttore dell’Ocular Surface Center di Miami, e con il Dott. Goto dell’Università di Tokyo. I frequenti incontri a Miami (foto a destra) sono stati occasione di aggiornamento ed hanno consentito la nascita di alcuni lavori scientifici sull’occhio secco.
Maggio 2002: Giacomo Savini e Piero Barboni in visita all’Ocular Surface Center di Miami, con il Prof. Scheffer C. Tseng, Eiki Goto e Edgar Espana.
